上海蓝十字脑科医院简介
Brief introduction of Shanghai Blue Cross Brain Hospital
上海蓝十字脑科医院是在我国神经外科学先驱、原复旦大学附属华山医院院长陈公白教授倡导创办的一所脑病专科医院,也是同济大学附属脑科医院(筹)、国际JCI认证医院、美国芝加哥大学医学中心国际合作医院、上海市医保定点医院。医院按照三级专科医院标准建设,实行医疗、教学、科研、康复一体化模式,致力于创建现代化、国际化、专业化的脑科医院。
医院以“专家建院、技术立院、创新兴院”为发展方针,以“323学科建设计划(3.0版)”为发展方向,培育“重点学科3个、优势学科2个和特色学科3个”。医院技术特色鲜明,其中脑血管病科、神经内科、神经外科、神经重症与神经康复等科室优势明显。
医院始终坚持正确的用人导向,建立重点学科带头人队伍,组建了一支医德高尚、医术精湛、学风严谨的专业团队。现在,医院拥有医学硕士33人,医学博士34人,硕士生导师15人,博士生导师9人,享受政府特殊津贴专家3人,副高级职称及以上专业技术人员99人,省部级及以上专业委员16人,卫生技术人员占员工总数的81.7%。
医学学术成就方面:承担科研项目11项(其中,省部级科研项目3项、区级课题2项、合作课题6项)、获得专利7项,在核心期刊发表论文61篇,其中SCI论文19篇(《新英格兰医学杂志》1篇),参编学术专著2部。2018年,医院《DELP快速强化降低LDL-C治疗急性致残性缺血性卒中的随机对照研究》获得吴阶平医学基金会临床科研专项资助基金课题立项;《整合性口腔护理照护模式降低高龄老人吸入性肺炎发生率的研究》课题获得2018年度美国Dreyfus健康基金会中国社区健康联盟护理中心PSBH科研课题;《中医穴位埋针/揿针防治卒中相关性肺炎 (SAP) 的临床研究》科研项目获得2020-2021 年度上海市卫健委科研项目立项,《针灸对于经筋病的时效性研究》科研项目(项目编号:2024QN120),成功入选2024-2025年度上海市卫生健康委员会中医药科研项目立项计划。
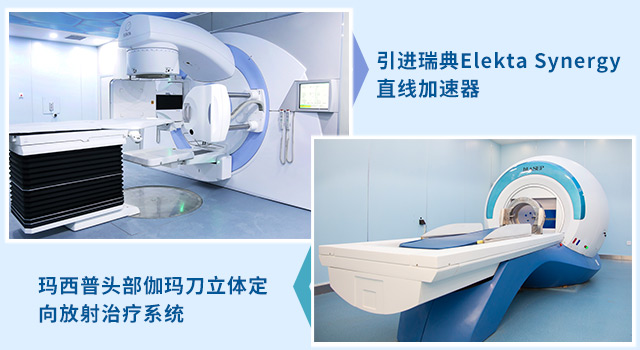
医院配备先进的脑科疾病诊疗设施设备,包括飞利浦3.0T Ingenia MRI、128排256层iCT、双C臂DSA、瑞典医科达Synergy直线加速器、玛西普头部伽玛刀、大医体部伽玛刀、DR、彩超、高压氧舱群、全数字化Hybrid-OR复合手术室、美国尼高力视频脑电监测系统、术中神经监护系统、蔡司显微镜(双荧光)、德尔格麻醉机、日本光电监护仪、纽邦呼吸机、马奎手术床等,为临床构筑了精准可靠的诊疗系统。
“患者至上,质量为先”,医院医疗技术过硬、布局合理、设施先进、流程便捷,得到了政府、大众和业界的认可,并多次获得荣誉:2017年12月获“四星示范单位”称号;2018年1月成功加入闵行区区域医疗联合体;2018年3月,上海闵行区医疗急救中心七宝分站在医院揭牌,医院正式纳入闵行区“120”急救指挥系统管理;2018年9月医院通过国际JCI(第六版)认证,成为国内通过JCI(第六版)认证的脑专科医院;2019年6月,获评首批上海市“创新医疗服务品牌”;2019年10月成为美国芝加哥大学医学中心国际合作医院;2019年12月医院成为国家卫健委脑防委“示范防治卒中中心”;2020年10月医院荣获“信用评价AAA级、能力评价五星”医院;2021年12月通过国际JCI(第七版)复评审认证;2023年6月连续四届获得“闵行区文明单位”;2023年10月成为“长三角脑血管病专科联盟单位”;2023年11月获批“全国商业健康保险合作试点基地”;2024年1月加入上海市肺栓塞和深静脉血栓形成防治联盟;2024年9月加入“中国头痛防控体系地图”;2024年11月连续三届获得上海市卫生健康系统“文明单位”;2024年12月连续五年荣获闵行区医保管理年度优秀个项/先进单位。
诊疗范围
Diagnosis & Treatment Scope
上海市卫健委依据国家卫生部制定的相关规范与标准,经过严格审查与评比,依法审定批准上海蓝十字脑科医院开设神经外科、小儿神经外科、神经内科、心血管内科、呼吸内科、消化内科、介入诊疗科、肿瘤科、放疗科、中医科、康复医学科、骨科、普通外科、精神科、疼痛科等20个临床科室,以及医学影像科、脑电监测、高压氧科、超声科、医学检验科等10个医技科室。
为了让患者进一步享受更严谨、专业、优质的服务,医院结合自身脑专科特色优势,针对发病率高、诊治需求量大、潜在患者多、受益人群广的病种,在专家门诊、普通门诊的基础上,特开设12个专病门诊,包括脑血管病(卒中筛查)专病门诊、脑梗专病门诊、脑出血专病门诊、三叉神经痛专病门诊、帕金森病专病门诊、癫痫专病门诊、垂体瘤专病门诊、神经重症促醒专病门诊、伽马刀专病门诊、睡眠障碍专病门诊、焦虑抑郁专病门诊和眩晕症专病门诊,均为医院优势专科,牵头主任、出诊医师都是具有丰富临床经验的副高职称及以上专家或者硕士、博士学历者骨干医师。目前医院无论是纵向的诊疗水平,还是横向的诊疗范围,都实现了稳步的延伸与拓展。
神经外科
神经外科是以诊疗颅内肿瘤、颅脑损伤、脑血管病、脊髓疾病、周围神经系统疾病及癫痫、帕金森病、特发性震颤、三叉神经痛等功能性神经系统疾病为主的专业科室。神经外科为医院重点学科之一,打造两个专业团队:一是颅底肿瘤外科团队;二是原复旦大学附属华山医院神经外科专家李士其教授领衔的鞍区肿瘤外科团队。医院重点建设的脑复苏诊疗单元,已成为华东理工大学脑机接口技术临床应用基地,借助脑机接口技术,开展脊髓电刺激电极植入手术,为植物人促醒带来了新的希望。学科还聚集了政府特殊津贴专家陈衔城,原复旦大学附属华山医院资深神经外科专家周范民(主任医师、教授),复旦大学附属上海市第五人民医院神经外科(原华山医院神经外科分院)科主任黎军(主任医师、教授),原上海市第一人民医院神经外科主任、创伤中心颅脑创伤科主任朱晓江(主任医师、教授),卢云鹤 (副主任医师、医学博士),原复旦大学癫痫诊疗中心及功能神经外科中心副主任江澄川 (主任医师、教授、博导)等一批临床经验丰富的医学精英。学科以高难度颅底及脑深部肿瘤病变(脑干、三脑室后部病变等)显微神经外科手术治疗、脑血管病外科手术及介入治疗、垂体瘤经蝶窦入路微创手术治疗、植物人促醒评估及手术、难治性癫痫的选择性海马切除+癫痫灶切除术、帕金森病脑深部电极置入术(DBS)、脑内深部神经核团毁损术等为主攻方向,在复杂疑难病例(如岩斜区巨大脑膜瘤、鞍区巨大脑肿瘤、桥小脑角区肿瘤、动脉瘤等)及颅内肿瘤的手术方面具有较大优势。
神经内科
神经内科为“2019-2020年度上海市卫生健康行业青年文明号” 标兵集体、上海市住院医师规范化培训教学基地及“同济神经内科联盟”成员。专家团队阵容强大,技术力量雄厚,汇聚孙晓江、张静波、周君、张庆成、赵玉武、王玉霞、郭明光、陈韵美、任明等众多临床经验丰富的国内知名神经内科专家。学科从我国脑血管病实际情况出发,结合自身的优势,整合众多优势学科临床资源,以脑血管病的内科和外科治疗为主攻方向,采用多学科或者跨学科联合会诊制度,除开展了脑血管病的介入治疗、微创治疗等特色诊疗项目外,全方位开展脑血管病、头痛头晕、帕金森综合征、癫痫、失眠、焦虑抑郁等疾病的综合诊疗,为广大神经内科患者提供了科学、全面、专业的医疗服务。
康复医学科
康复医学科由科主任张敏领衔,拥有一支特色化、专业化、现代化的康复治疗医师队伍。科室内现代化康复物理因子辅助治疗设备齐全,根据现代康复的要求设有物理治疗、神经电生理检查、平衡功能检测与治疗、言语能力评定与治疗、心理康复、传统中医康复等项目,对神经系统各种功能障碍如脑血管病后遗症、脑外伤后遗症,脑瘫,截瘫,偏瘫,语言认知障碍等的康复评定、训练和治疗提供科学化、专业化的诊疗服务,全方位满足广大脑科疾病患者的需求。
脑血管病科
脑血管病科是医院“323学科建设计划(3.0版)”三个重点学科之一,由主任医师、医学博士、博导席刚明教授领衔,汇聚一批具有全面系统扎实的神经科专业知识、临床经验丰富的专家、教授。科室成立之初,就以夯实基础,做强做优为目标,开展的技术主要有:早期脑梗死静脉溶栓治疗、动脉取栓治疗、脑干出血立体定向穿刺、脑出血微创治疗,数字减影血管造影(DSA)、颅内外血管搭桥术、动脉瘤填塞术、动脉瘤血流导向装置植入术、动静脉畸形栓塞术、颅外动脉狭窄血管成形及支架置入术、血管闭塞后再通、颅外动脉夹层介入治疗、颅内外血管闭塞开通术、颈内动脉内膜剥脱术、颈动脉闭塞复合手术开通等。
特色科室介绍
重症医学科
重症医学科是具备综合性的、功能齐全的现代化科室,对因各种原因导致一个或多个器官与系统功能障碍危及生命或具有潜在高危因素的患者,及时提供系统的、高质量的医学监护和救治技术,是医院集中监护和救治重症患者的专业科室。病区采用中央监护的布局,层流净化达10万级,配置有4张负压隔离床,主要收治各类脑肿瘤、功能性疾病、昏迷不醒、植物人、脏器衰竭、并发症严重的各类危重患者。
美国尼高力视频脑电监测室
医院视频脑电监测室引进先进的美国尼高力(Nicolet)全套监测设备,其中包括3台128导长视频脑电图仪和7台32导视频脑电监护仪,共计10台,可以进行24小时及更长时间的长程脑电监测。此外,还包括2台24小时动态脑电图仪以及32导便携式脑电图仪、16导术中神经监护仪、4通道肌电诱发电位仪、大脑皮层刺激器、以及经颅多普勒超声系统等各一台,除经颅多普勒超声系统为同样先进的美国DWL仪器外,均为美国尼高力先进仪器。这些仪器具有高精度、高采样频率、高稳定性等特点,定位准确,成像清晰,功能鉴定明确,为临床诊断病情提供了科学的依据。
DSA血管介入诊疗
DSA血管介入诊疗科是在神经外科基础上根据原有优势而成立的特色科室,拥有荷兰飞利浦Allura Uniq FD20数字减影血管造影造影机(双C一台,单C两台)。目前DSA已广泛应用在全身各部位的血管和肿瘤的检查和介入治疗。DSA检查不但能清晰明确地了解影像病变,而且在造影过程中就可了解血管内血流、血管壁等情况,全面判断血管结构及功能变化,为确诊和治疗提供了可靠的依据。由于DSA图像能够真实再现脑血管的形态、结构、循环时间、狭窄血管的部位、程度,栓子的大小、位置,缺血代偿情况等信息,因此被认为是诊断脑血管病的“金标准”。有了DSA,因血管病变所引起的人体各部位疾病以及非血管性病变引起的疾病,如肿瘤等复杂疾病,均可确诊和治疗。
高压氧治疗
高压氧科紧追国际高压氧医学发展前沿,按照国家新标准配置,建设规模和技术性能在我国高压氧医学界处于较前水平。高压氧治疗主要用于各种急危重症患者的住院收治及舱内急救,以及配合促进多种脑功能障碍患者的康复。该室医护人员均按照高压氧舱管理与应用规范的要求配置,有扎实的专科理论基础及技术操作技能。医护人员本着“以人为本,患者至上”的服务理念,严格按照流程操作,全心全意为患者服务。
肿瘤科(放疗)
肿瘤科(放疗)引进先进的瑞典Elekta Synergy直线加速器精准放疗系统、玛西普头部伽玛刀立体定向放射治疗系统和大医体部伽玛刀治疗系统等先进设备;科室汇聚了多名原公立三甲医院知名放疗专家和专业放疗物理师团队,开展常规放疗、立体定向放疗、三维适形放疗等工作。依托医院相关科室强大的综合实力,配合手术、介入治疗等各种手段,打造肿瘤外科与肿瘤精准放疗融合发展,头部肿瘤与全身肿瘤综合治疗的新型治疗模式,从外科手术到精准放疗、病情管理、跟踪随访,全力满足解决患者的诊疗需求,为肿瘤患者提供系统化、个体化、专业化的诊疗服务。科室专业医疗团队在非手术治疗肺癌、肝癌、胰腺癌、鼻咽、头颈部肿瘤以及各种转移瘤等多种恶性肿瘤方面积累了丰富的诊疗经验,特别是对早期肺癌、食管癌、宫颈癌、鼻咽癌、前列腺癌等疾病的个性化放疗颇有见地和心得。
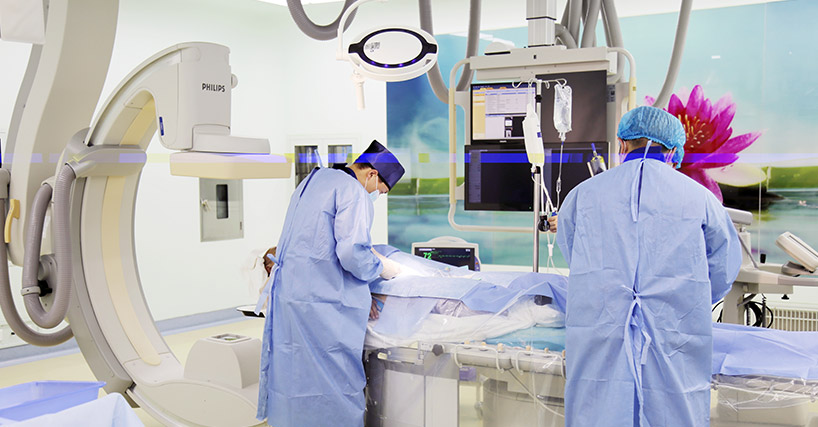
全数字化Hybrid-OR复合手术室
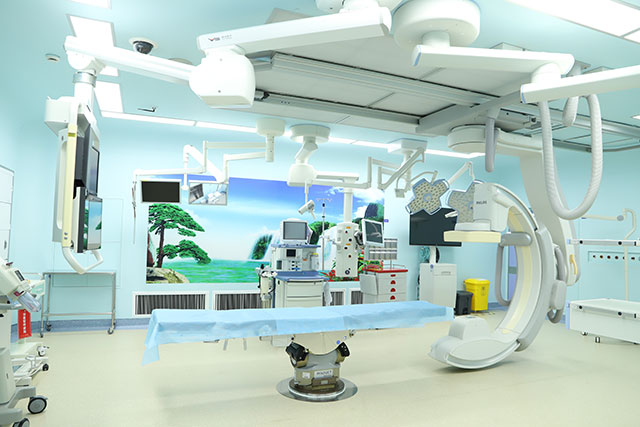
全数字化Hybrid-OR复合手术室又称杂交手术室,它采用百级层流净化系统,配备了先进的医疗成像设备的洁净手术室:如血管造影系统(DSA),CT透视扫描仪和MRI扫描仪等,将微创手术和介入治疗相结合,既是一间配备齐全的手术室和影像室的结合,也是手术室和导管室的结合,并通过3D成像技术,让手术更加直观、便捷、易行。目前国内先进的复合手术室还为数不多,它打破了传统格局,合理整合了技术和学科间的优势,为较为复杂、难处理的临床问题,减少对患者的创伤,减轻痛苦并提升疗效,提供了新的治疗方法,是介入医学和外科学完美结合的产物。
自建院以来,医院始终谨守“专家建院,技术立院,创新兴院”的发展方针,遵循“敬佑生命,救死扶伤,甘于奉献,大爱无疆”的精神,秉承“满意是基础,感动是目标”的服务理念,致力创建现代化、国际化、专业化的脑科专科医院。
医院的建设和发展,得到了老一辈神经科医学界专家、学者的大力支持。聚集了原华山医院神经外科李士其教授教授、周范民教授、政府特殊津贴专家陈衔城;原上海市第六人民医院神经内科专家孙晓江主任医师;席刚明、王贵平、张静波、王玉霞、陈韵美、任明等一大批具有渊博医学知识的医疗精英,形成了各具专业特长、优势互补、结构合理、锐意进取的专家团队。

李士其教授
学术成果:获国家科技进步三等奖、教育部中国高校科学技术进步二等奖和上海市科技进步二等奖等多个奖项。
专业擅长:垂体肿瘤的显微外科治疗、脑肿瘤的手术治疗,对神经外科各种常见病、多发病、疑难病的诊治,积累了丰富的经验,如颅脑外伤、脑肿瘤、颅底肿瘤、脑干肿瘤等。最擅长神经外科常见疾病-垂体腺瘤的显微外科治疗,尤其是经蝶窦手术入路的垂体腺瘤微创手术,已积累4000多例手术经验。相关的临床论著已发表在国际神经外科权威杂志《Neurosurgery》上,被国内外同行专家评价为:“无论在手术数量还是在手术质量方面,均已达到国内外领先水平”。

席刚明教授、医学博士
学术成果:先后主持或参与省、市科研课题20项,有173篇论著发表,其中11篇被SCI收录。获省市级重大科技成果15项、省市级科技进步三等奖1项、科技进步二等奖3项;发明专利13项,其中1项荣获上海市优秀发明铜奖。
专业擅长:脑血管病介入治疗、定向软通道救治高血压脑出血技术以及眩晕类疾病诊疗技术。在脑梗死超早期静脉溶栓桥接治疗、颅内外动脉狭窄球囊扩张术、颅内外动脉狭窄支架置入术;静脉窦血栓形成微导管接触溶栓术、静脉窦狭窄支架置入术;脑动脉瘤弹簧圈栓塞术、脑动脉瘤支架辅助弹簧圈栓塞术、脑动脉瘤球囊辅助弹簧圈栓塞术;脑动静脉畸形填塞术、颈动脉支架成型术、脊髓动静脉畸形栓塞术、脑出血锥颅穿刺血肿抽吸引流术,以及对眩晕类、疼痛类疾病诊疗等方面有独到之处。
我院为上海市卫健委批准创立的国内特色脑科专科医院,始终履行“视责任为财富,视品质为尊严”的核心价值体系,以“精进、博学”提升医疗技术水平和服务水平为宗旨。专家们积极走出去与引进来,多方位开展对外技术交流与学习,潜心学习先进的医学理论和技术,师夷长技运用于我院临床,不断促进蓝十字脑科医院诊疗水平和医疗质量的提升。
 技术交流国际化
技术交流国际化
医院现施行显微镜微创技术,运用显微开颅、DSA血管介入、立体定向、微创分流、微血管减压、脑深部电极刺激等与国际同步的手术方法,在对癫痫病、帕金森病、脑血管疾病的治疗上取得了实质性进展,在脑肿瘤、颅脑损伤、三叉神经痛等疾病诊治上具有较大的专科优势,完成复合手术室下行颅内外血管搭桥联合硬脑膜翻转治疗烟雾病、血流导向装置(Tubridge密网支架)植入手术、蛛网膜下腔出血前交通动脉瘤栓塞等多例高难度复杂性手术。同时,医院在引进国内先进卒中中心模式的基础上,探索出了理论、实践并行的专业脑卒中救治模式,成立多学科融合的卒中中心,开通脑卒中急救绿色通道,成为国家卫健委脑防委“示范防治卒中中心”称号。目前我院平均的DNT时间为42分钟,最快21分钟;平均DPT时间为94分钟,最快58分钟;两项指标均达到国内先进水平。
医院严格贯彻落实国际JCI理念,以“医疗质量和患者安全”为核心,时刻秉承“满意是基础,感动是目标”的服务理念,打造“一句温馨的问候、一次有效的沟通、一次细致的查房、一个严谨的诊疗方案、一次及时的回访”的“五个一”优质服务工程,将“只要有百分之一的希望,我们将付出百分之百的努力”的服务理念落实到优质服务的每一个环节之中。
医院秉持星级酒店式服务标准的管理理念,推行“便捷式”贴心服务,挂号、诊治及取药等导诊全程陪同,强化护理环节,强调主动服务意识,倡导亲情化护理与奉献式服务以全新的服务理念,关爱患者,呵护健康,为前来就诊的患者提供“享受就诊”服务。

上海蓝十字脑科医院自建院以来,始终把“安全、专业、责任、奉献”放在首要位置:服务患者,救死扶伤,以病人为中心,纾患者之病痛;服务行业,创新长技,以医技为重心,攀医学之高峰;服务社会,奉献承担,以仁爱为轴心,筑诚信之口碑,永不止步探索更先进的技艺,全心全意履行“白衣天使”的神圣职责,不抛弃、不放弃任何一位患者,致力为更多的脑病患者创造生命的奇迹,展现生命的风采!
上海蓝十字脑科医院作为上海市特色脑科专科医院,不仅医治了来自全国的脑病患者,还承担了本区域脑科疾病患者的治疗、预防和科普宣教重任,医院秉承“服务患者、服务行业、服务社会”的经营理念,时刻铭记承担的社会责任,积极投身社会公益事业,先后爱心救助“救母英雄小王艳”、“浙江好人郑昌根”、“盐城好姐妹沈海娣”、“电大好院长郑元齐”等,不间断举办“健康大讲堂”、“3.5学雷锋日”、“4.11世界帕金森病日”、“5.25世界脑中风日”、“6.28国际癫痫关爱日”、“10.29世界卒中日”等主题公益活动。
医院组织医护团队深入社区开展公益活动,多年来送医送药进社区开展千余场次,覆盖了79个社区。公益活动范围从医院周边社区辐射至整个上海,不论是上海中心地区还是偏远乡镇,都留下了蓝十字脑科医院医护人员投身公益的身影。医院的医疗质量与服务不仅赢得了患者的赞誉,而且还得到了同行的好评、业界的充分肯定:两度荣获上海市卫生健康系统文明单位、四度获得区文明单位、获评首批上海市“创新医疗服务品牌”,还获得“上海市医学会单位会员”、“上海市医学会单位会员”、上海市社会医疗机构“十佳好事”称号(三度获得)等诸多荣誉,赢得了社会各界良好口碑。
医院倡导绿色就医,优质的服务理念,始终把爱心、耐心、细心和责任心奉献给病人,以其全新的服务理念,为前来就诊的患者提供“享受就诊”服务。
(1)全新预约制服务:为贯彻落实国家卫生部门下发的关于开展网络预约就诊服务的意见和要求,蓝十字脑科医院积极响应号召,开设“ 网络咨询挂号、电话预约(021-64879999)和来院挂号”三大平台。
(2)细心周到的服务:来院就医全程由专业医护人员陪同,贴心引导患者就诊流程,节省了患者就诊时间。
(3)尊重贴心的服务:实行“一对一”单诊室咨询服务,全面保障患者隐私,使患者能与医生放心的交流、沟通。
(4)无假日门诊服务:适应患者需求,全年开展无假日诊疗服务。